診療内容
症状
上記のような症状がある場合はご相談ください。このような症状がある時は、心血管系疾患に関連する症状か、別の疾患による症状かの診断が必要になります。必要に応じて診察、検査を行い診断し、必要な治療を行います。特に心臓疾患による症状が考えられ緊急性を要する場合は速やかに治療可能な病院への搬送が必要な場合があります。また症状が重篤な場合は自宅から救急要請が必要な時もありますので、疾患説明を参考にしてください。
胸痛
胸痛の原因は様々ですが、急に胸の痛みや締め付けられる感じを自覚し、冷汗や左肩や顎、背中に痛みが放散する、嘔気や嘔吐などを伴う時は緊急性があり命の危険性がある症状である可能性が高いため、速やかに救急要請を行ってください。自ら病院へ歩いて受診することも避けてください。心筋梗塞、不安定狭心症、大動脈解離、肺塞栓症などの疾患が考えられます。
●胸痛といっても、「刺される」「圧迫される」「ズキズキと痛む」「チクチクと痛む」「ヒリヒリする」などの多彩な感覚があります。特に正中部から左胸が押される感じや圧迫される感じは狭心症などの心臓由来の症状の可能性がありますので注意が必要です。胸部には心臓の他にも、肺、食道などの臓器や、胸郭を構成している肋骨、筋肉、神経などがあります。以下のような症状であれば狭心症としてはあまり当てはまらない症状と考えられています。
- 肺の表面や胸壁の内側を覆っている胸膜の痛みで、呼吸や咳で悪化する痛み
- 痛い場所がピンポイントに示せる、特にみぞおちや肋軟骨接合部(骨を胸骨に結び付けている軟骨部分)の痛み
- 胸郭(胸の外郭をなす部分)や腕の動きや、振動で誘発されるような痛み
- 2?3秒以内、もしくはもっと短い瞬間的な痛み
- 発作の最初の瞬間に最強の痛みを伴う場合
- チクチクするような表面的な痛み
動悸
動悸とは、「普通では自覚されない心臓の拍動やその乱れを自覚すること」をいいます。このような動悸を感じるのは必ずしも心臓病や不整脈などの病的なときばかりでなく、健常者であっても労作や運動、あるいは精神的ストレスによって頻脈になったとき、血圧が上昇して心機能が亢進したときに動悸を自覚することがあります。また、単に精神的要因だけで動悸を訴える場合も少なくありません。動悸の強さは心臓病や不整脈などの病気の重症度とは必ずしも一致するとは限りません。軽度の心拍数増加や期外収縮で心臓が飛び跳ねるほど強い動悸を感じたり、生命にかかわる心室頻拍でも全く自覚症がない場合があったりで、感じ方は人によって様々で個人差がかなりあります。
動悸の症状
- 心拍を強く感じる
- 心臓の鼓動が速い
- 脈が乱れる、脈がとぶ、心臓が一瞬止まる感じ
すなわち、動悸の原因には全く心配のいらない心因性のものから、直接生命を脅かす重篤な器質的心疾患までいろいろのものが含まれます。動悸の原因を明らかにするためには病院で心電図検査や血液検査などを受けることも必要ですが、動悸の起こり方、自覚症状、脈の様子などは動悸の原因を推測するうえで大変役に立ちますので、動悸を感じたときには下記に挙げた項目に注意して、病院を受診したときに伝えるようにしてください。
動悸を感じたら
- 誘因があるか
- 自覚症状と持続時間
- 突然始まり突然止まるか、あるいは徐々に始まり徐々に止まるか
- 脈拍数はどの位か
- 脈拍の規則性(規則正しいか不規則か)
脈拍の自己チェック
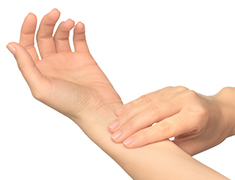
脈の様子をみるには、普段から脈の測り方を練習して、動悸など異常を感じたときにチェックする習慣をつけておくことが大切です。脈の測り方は、左右どちらかの手のひらを上にして、手首と親指の付け根のところを反対側の手の人差し指と中指、薬指の軽く触れて測るのが基本です。そのときに、触れる方の手の親指を反対側に回して手首を支えると測りやすくなります。
脈のリズムに不整があったり、安静時の脈拍数が通常の倍か120回/分を越えている場合は不整脈の可能性が高いと考えられます。なお、日頃から慢性的に脈拍が多い場合は貧血や甲状腺機能亢進症など全身疾患が関与する場合もあります。
息苦しさ

疾患が原因で起こる「息苦しさ」は「心不全」や「呼吸不全」により動脈血の酸素飽和度の低下が原因の症状、「貧血」のように酸素を運搬する赤血球の数や機能の低下による症状、心理的な「ストレス」が引き起こす症状に大別されます。
●疾患が原因で起こる「息苦しさ」は「心不全」や「呼吸不全」により動脈血の酸素飽和度の低下が原因の症状、「貧血」のように酸素を運搬する赤血球の数や機能の低下による症状、心理的な「ストレス」が引き起こす症状に大別されます。
- 突然起こった強い息苦しさがある
- 普段通り話すことが難しい、肩や体を使って呼吸をしているなどの様子がある
- 呼吸が速い、冷や汗、顔色が悪い、胸痛などがある
- 異物が喉につまった心当たりがある
- 呼吸に合わせてヒューヒュー、ゼイゼイという音がしている
上記のような症状がある時は、動脈血の酸素飽和度が急速に低下して組織が低酸素状態に陥っている可能性が高いため、直ぐに救急受診してください。
●急性な経過ではないものの、息苦しさが続いている、息苦しさが日々増悪している、坂道や階段を上った時などの労作による息切れ、横になると息苦しくなる、などの症状があるときは症状の原因を調べてから治療を行いますので、受診してください。
むくみ
「むくみ」とは何らかの原因により細胞と細胞の間に過剰に水分が漏れて貯留した状態のことをいいます。むくみの症状としては、手足や顔が腫れぼったくなるのが一般的です。重力により水分は下へ落ちるので、通常の場合は下肢、特に膝から下の下腿と呼ばれる部分から足先に見られることが多いです。浮腫の原因は数多くありますが、大きく分けて、浮腫が身体の両側にみられるかどうか、また病気によるものとそれ以外に分かれます。また、特に高齢者の場合には、複数の要因がむくみに関与していることがあります。
●全身性浮腫(身体の両側にみられるむくみ)
考えられる疾患
- 右心不全
- 慢性腎臓病(腎不全・ネフローゼ症候群)
- 甲状腺疾患(甲状腺機能低下症)
- 肝疾患(肝硬変)
- 低栄養
- 貧血
- 月経前症候群
- 薬剤性
●身体の片側のみ、一部にみられるむくみ
考えられる疾患
- 深部静脈血栓症
- リンパ浮腫
- 蜂窩織炎
病気以外の原因によるむくみとしては、長時間の立位や座位によるむくみ、塩分や水分の摂り過ぎ、過剰飲酒などがあります。
高齢者の場合、急激な浮腫の進行とともに体重増加がみられたり、浮腫と同時に息切れや呼吸困難などの自覚症状がある場合には、緊急を要する病気の可能性がありますので受診をお勧めします。病的ではない浮腫の場合、夜に症状が増悪しても一晩眠ると症状が軽減していることがほとんどです。朝になっても全く浮腫が改善せず、日に日にひどくなるような場合も、一度原因となる病気がないかどうか確認することをお勧めします。
めまい・失神(意識が遠のく感覚)

心臓が原因となるめまいは日常生活でなんの前触れもなく突然意識が遠のく感じがして倒れそうになる感覚が特徴です。頭の向きを変えたときに生じるくらっとする感覚、あるいは天井がぐるぐる回り吐き気をともなってしばらく続くめまいは心臓性ではありません。また、急に立ち上がったときの一瞬のめまい(たちくらみ)、しっかり立っていられないようなふわふわした浮遊感、そしてまっすぐに歩くことが出来ない失調感なども心臓性ではありません。このようなめまいは耳鼻科領域の平衡機能の障害や自律神経失調などが関与している可能性が高く、心臓疾患との関連は低いといえます。
心臓が原因の失神は前兆がなく突然に完全に意識がなくなるというのが特徴です。そのため、無防御で転倒することになり大けがをすることも稀ではありません。意識を失ったときの記憶がなく、気がつくと地面に横たわっていたというような状況になります。原因のほとんどが重症不整脈で、心臓を動かす電気刺激の生成や伝導に問題のある徐脈性不整脈(心静止)か心臓が細かく震えて血液を送り出せなくなる頻拍性不整脈(心室細動)があります。このような心臓疾患を疑うめまいや失神がある場合は、心電図やホルター心電図による早期の診断が必要になります。不整脈以外にも大動脈弁狭窄症や閉塞性肥大型心筋症のように心臓に負荷がかかると意識障害を来す疾患もあります。
考えられる疾患
- 徐脈性不整脈(洞不全症候群・高度房室ブロック)
- 頻脈性不整脈
- 大動脈弁狭窄症(心臓弁膜症)
- 閉塞性肥大型心筋症(心筋症)
- 起立性低血圧・神経調節性失神
- 良性発作性頭位変換めまい症
- 心タンポナーデ
下肢の痛み
●散歩などで歩いていると次第に足が痛くなってくることを間欠性跛行といいます。原因は血管性と神経性の二つが考えられます。血管性は下肢の筋肉に血液を供給している下肢動脈が動脈硬化などで狭くなり運動に必要な血液を十分に筋肉に供給できないことが原因となっています。これに対して神経性は背骨や椎間板の変形で脊椎や坐骨神経が物理的に圧迫されることが原因で生じます。前者は動脈硬化症という生活習慣病でありその発症には喫煙が特に強く関連しています。後者は加齢などに伴う骨粗しょう症など骨の変化が背景にあります。
安静時に脚の表面ではなく深部に不快感を感じる、足を動かすと不快感が軽くなる、時間によって変化するなどの症状がある時は、レストレスレッグス症候群(むずむず脚症候群)が疑われます。
運動とは無関係に安静時から片側性に下肢に強い痛みが生じた場合は動脈塞栓症や深部静脈血栓が疑われ、発赤腫張を伴う場合は血栓性静脈炎や皮膚感染症などが疑われます。
考えられる疾患
- 閉塞性動脈硬化症
- 深部静脈血栓症
- 腰椎疾患(腰部脊柱管狭窄症・腰椎椎間板ヘルニア)
- 末梢神経障害(糖尿病・アルコール性・薬剤性など)
- レストレスレッグス症候群
疾患
狭心症
心臓は冠動脈という動脈血管により酸素や栄養素を供給されています。この冠動脈の血流が低下することにより心臓の筋肉(心筋)の虚血(血流の低下)が起こり、酸素供給が不足すると狭心症を発症し、胸の痛みや圧迫感を生じるようになります。狭心症には生活習慣病による動脈硬化が進むことにより冠動脈が狭くなる狭心症と、冠動脈が痙攣することにより血流が低下する冠攣縮性狭心症があります。急いだ時や重いものを持つなどの労作時に症状を自覚する労作性狭心症と呼びますが、安定狭心症と言われる安定した状態の狭心症もあれば、心筋梗塞に移行するリスクの高い状態である不安定狭心症と呼ばれる病状もあり、狭心症と言っても様々な病状があります。心筋虚血から重篤な不整脈を発症する事もありますので、早期に診断し適切な治療を受ける必要があります。左前胸部の圧迫されるような痛み、左肩、左腕、顎に放散する痛み、労作で誘発される胸痛などを自覚する場合は精査が必要です。
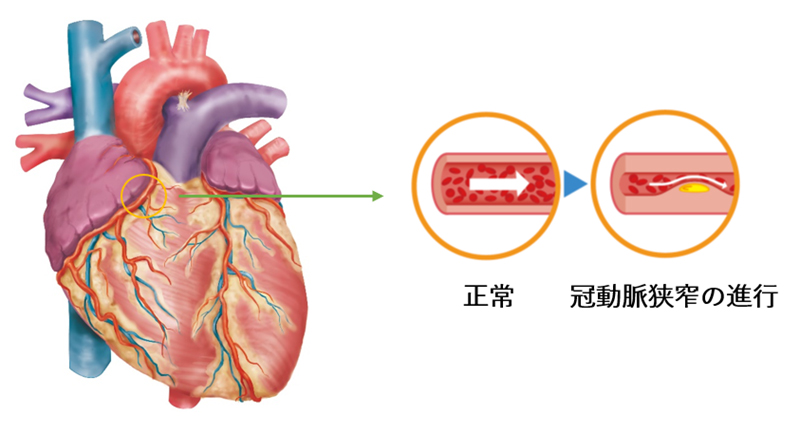
[検査]心電図、ホルター心電図(24時間心電図)、運動負荷検査、冠動脈造影
急性心筋梗塞
動脈硬化(アテローマ形成)により脆弱となった血管内膜に亀裂が生じ、そこに血栓(血液のかたまり)ができることで冠動脈が突然閉塞することで発症します。冷汗を伴う強い胸痛が特徴的ですが、胃のあたりの痛みと自覚することもあり注意が必要です。重篤な不整脈を生じることによる意識消失や、急性心不全による呼吸困難を自覚することもあります。早期診断と治療が必要な状態ですので、冷汗を伴う胸痛を自覚した時は安静を保ち直ちに救急車を要請して下さい。
心臓弁膜症
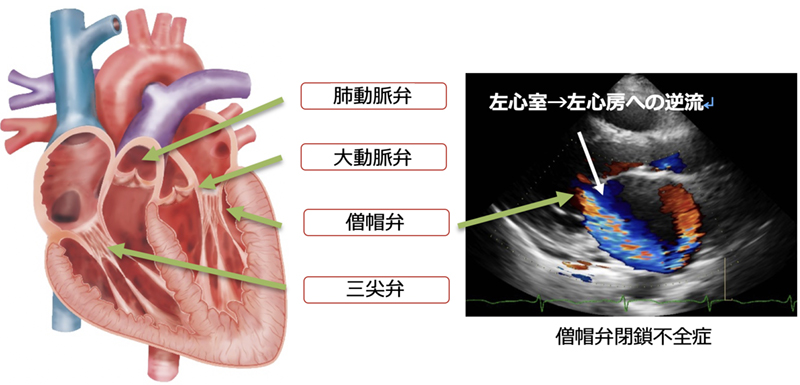
心臓には左右の心室、心房の出口にそれぞれ一つづつ、合計4つの一方向弁があります。心臓弁膜症とは、その弁がうまく機能しなくなる疾患です。弁膜症には、弁が固く開きにくくなる「狭窄症」と、弁が閉じにくくなる「閉鎖不全症」とがあります。閉鎖不全症は比較的緩徐に進行し徐々に心拡大から心不全症状を伴う場合が多いですが、狭窄症は突然心不全を発症する事もあります。心臓弁膜症でも特に僧帽弁と大動脈弁疾患が問題となりますが、僧帽弁狭窄症では心房細動を合併しやすく心原生塞栓症(脳塞栓症)のリスクが高い疾患です。また、大動脈弁狭窄症はめまいや胸痛などの症状を自覚することや、重症化すると意識消失や急性心不全を発症する事もあります。健康診断で心雑音を指摘されたり、息切れなどの症状がある場合は弁膜症のチェックを受けましょう。
[検査]心臓超音波検査、血液検査(心不全マーカー)
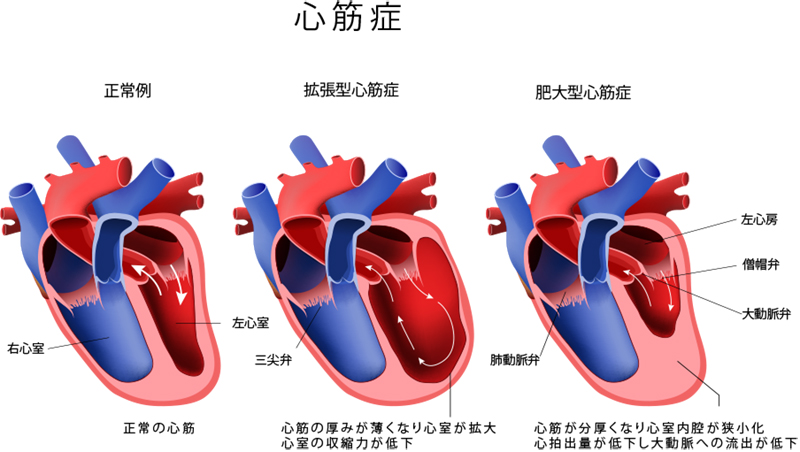
心筋症
心筋症は、心臓の筋肉(心筋)が障害されることで、心臓のポンプ機能が低下する病気の総称です。心筋症には、冠動脈疾患、弁膜症、高血圧、アルコールや全身疾患になどが原因となる特定心筋症と、遺伝子異常などが原因となる特発性心筋症があります。
[特定心筋症] 全身疾患などが原因で発症する心筋症
虚血性心筋症、弁膜症性心筋症、高血圧性心疾患、アルコール心筋症、産褥性心筋症
[特発性心筋症] 原因が特定されていない心筋症
拡張型心筋症、肥大型心筋症、拘束型心筋症、不整脈原性右室心筋症
心筋症が疑われた場合は、特定心筋症や特発性心筋症などの鑑別や、病状の把握が必要となります。心不全に対する薬物治療が基本となりますが、現在iPS細胞を用いた病態解明が研究されており、今後新たな治療法が期待されています。
[検査] 心電図、胸部レントゲン、心臓超音波検査、血液検査(心不全マーカー)
左心不全
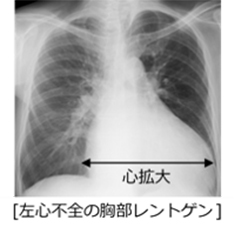
心室の機能が低下することが原因で、息苦しさを自覚する病態です。心筋梗塞、心筋症、弁膜症などの心疾患、貧血、高血圧、不整脈などが原因で心臓から十分な血液を全身へ拍出することが出来なくなると肺に血液がたまる肺うっ血を生じます。肺で酸素が十分に取り込めなくなるために息苦しさを自覚します。息苦しさを自覚する病気には喘息や肺炎などの慢性呼吸器疾患もあり、症状だけからは診断出来ないことがありますので、精査を行い適切な治療が必要です。
NYHA心機能分類
| 軽度 | クラス I | 日常の労作で症状は出ない。心不全であることを自覚していない人もいる。 |
|---|---|---|
| クラス II | 階段や坂道を登る等の労作で症状が出ることがある。 | |
| 中等度 | クラス III | 新聞を取りに行く等の軽い労作でも症状が出ることがある。 |
| 重度 | クラス IV | 動くだけで症状が出る。安静にしていても心不全や狭心症様の症状があり、動くとさらに悪化する。 |
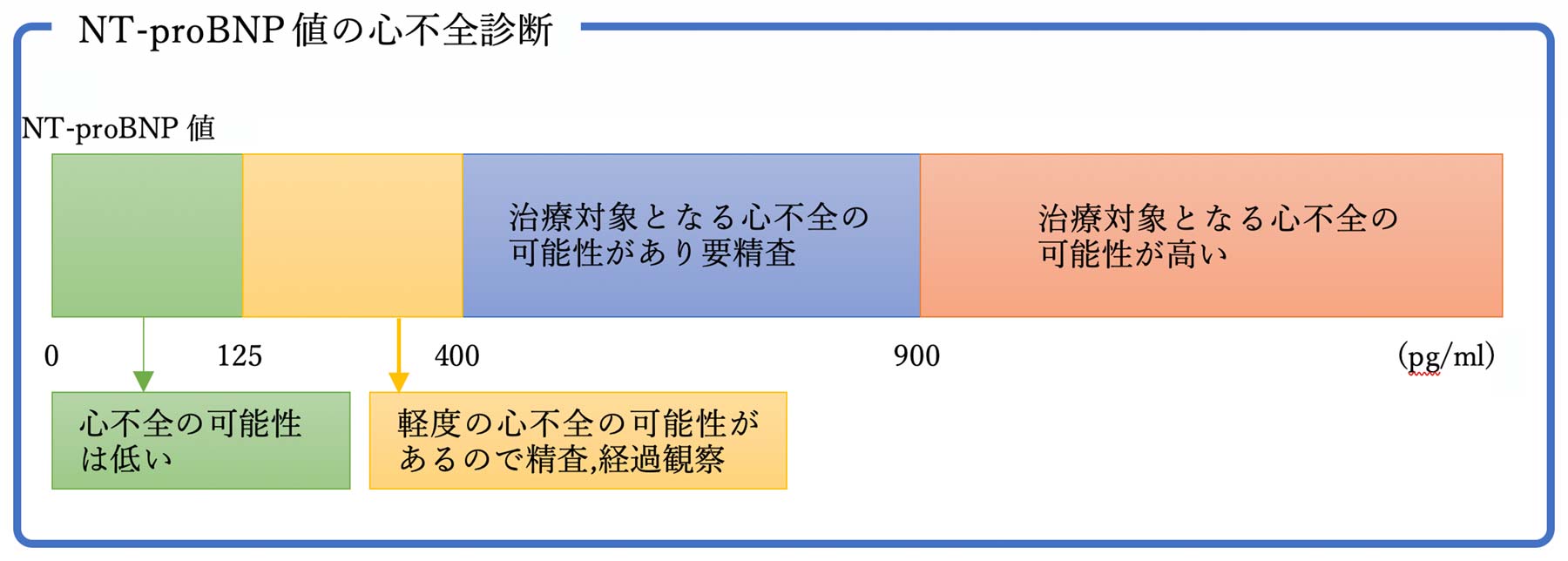
[検査]心臓超音波検査、血液検査(心不全マーカー)、胸部レントゲン、心電図
右心不全
右心室は全身から戻る静脈血を肺に送り出しますが、心臓疾患や呼吸器疾患により肺の血管抵抗が増強すると、右心室は肺に血液を送り出すことが困難となります。この状況が進行すると血液が静脈に停滞するようになり(静脈うっ血)、むくみなどの右心不全の症状が出現します。以下の症状がある場合は、心疾患や呼吸器疾患などの右心不全の原因疾患の有無を検査することをお勧めします。
[症状]むくみ、むくみによる体重増加、腹部膨満感(腹水)、食欲低下
[検査]心臓超音波検査、腹部超音波検査、血液検査(心不全マーカー)、胸部レントゲン
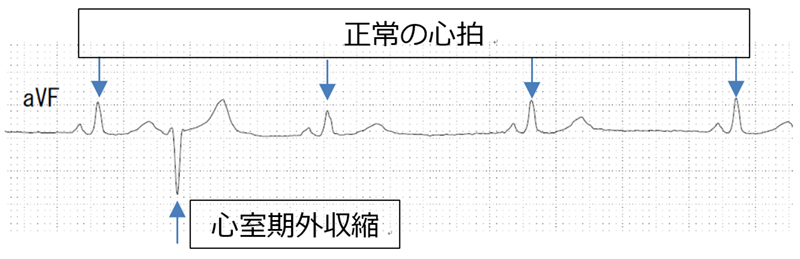
期外収縮
期外収縮は、不整脈の原因として最も頻度が高いものです。症状は、脈がとぶ感じ、脈の結滞、胸がドキドキする感じ(動悸)や息切れなどです。また一方でほとんど自覚症状がないこともあります。健康診断などの検査で指摘されることもあります。期外収縮は、心房側から発生する上室期外収縮と、心室から発生する心室期外収縮があります。上室期外収縮は、左右心房、肺静脈、上大静脈などを起源とすることが多く、心室期外収縮は左右心室、特に心尖部や心室中隔を起源とすることが多いことが知られています。原因として、狭心症、心筋梗塞、弁膜症、心筋症などの元々の心臓の病気によるもの、心臓のポンプ機能低下や形態の異常(基礎心疾患)を伴う心不全などがありますが、正常な心臓にも発生します。精神的、肉体的にストレスや睡眠不足などを引き金として発生することもあります。通常は、治療を必要とせず特に問題ないことが多いですが、基礎心疾患を有する場合、期外収縮の出現頻度が多い場合、自覚症状が強い場合などが治療の対象となります。
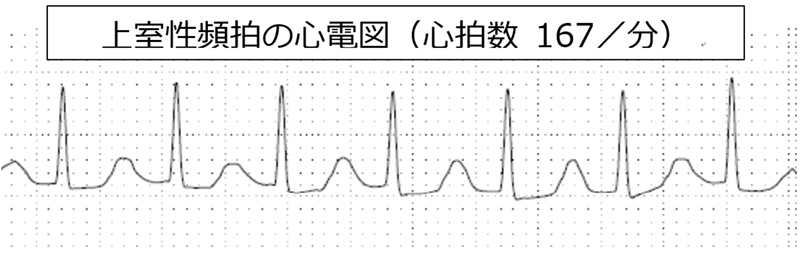
頻脈性不整脈
比較的突然に始まり持続する動悸を自覚する時は、頻脈性不整脈の可能性があります。具体的には心房から発生する上室性頻脈と、心室から発生する心室性頻拍があります。上室性には、上室性頻拍、心房細動、心房粗動などの心房内から発生する不整脈があり、安静にしているにもかかわらず120?180/分程度の頻脈になるために動悸を自覚します。心室を起源とする心室頻拍は危険性が高く、血圧低下を伴い冷汗や意識障害を伴うこともあり、早急な治療が必要となります。急性心筋梗塞や不安定狭心症などの信金虚血が引き金となったり、心筋症などの心機能が低下した状態で発生することがあるため原因精査も必要です。他にも、ブルガダ症候群、QT延長症候群などの遺伝的な訴因のある不整脈もあります。治療はそれぞれの病態により異なりますので、先ずは心電図による診断が必要です。
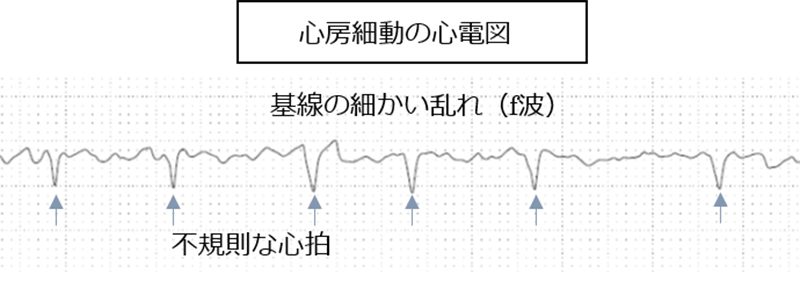
心房細動
心臓は、洞結節からの電気信号が心房から心室に伝わることで規則的に収縮しています。心房細動では、心房の中に異常な電気信号が旋回することで、心室に不規則に電気信号が伝わり、その結果心臓の収縮が不規則となります。心房細動を発症すると心拍数が増えることにより動悸を自覚しますが、症状がなく健診等で見つかることもあり注意が必要です。年齢とともに発症頻度は高くなり、慢性化する事が多くなります。甲状腺機能亢進症や弁膜症、生活習慣病、虚血性心疾患、加齢、遺伝的な要因など複合的な要因で発症します。心房細動自体は命に係わる不整脈ではありませんが、心房が不規則に収縮することにより、心房の中に血栓が生じて脳梗塞のリスクになること、心拍数の乱れによる心不全を発症することが問題となります。心房内血栓は、心不全、高血圧、高齢であること、糖尿病、脳梗塞既往歴のある方ではリスクが高いため、血栓を予防するための抗凝固療法が必要です。
●心原性脳塞栓
心房細動は左心房に血栓を形成し、その血栓が心房から血流にのって脳血管へ詰まることにより脳梗塞を発症しますが、動脈硬化が原因となる脳梗塞と比較し重症となることが多く、予防は非常に重要です。心房細動治療ガイドラインでは血栓塞栓症のリスク評価として、CHADS2スコアが採用されています。
| CHADS2スコア | |
|---|---|
| C:心不全 | 1点 |
| H:高血圧 | 1点 |
| A:年齢≧75歳 | 1点 |
| D:糖尿病 | 1点 |
| S:脳梗塞既往 | 1点 |
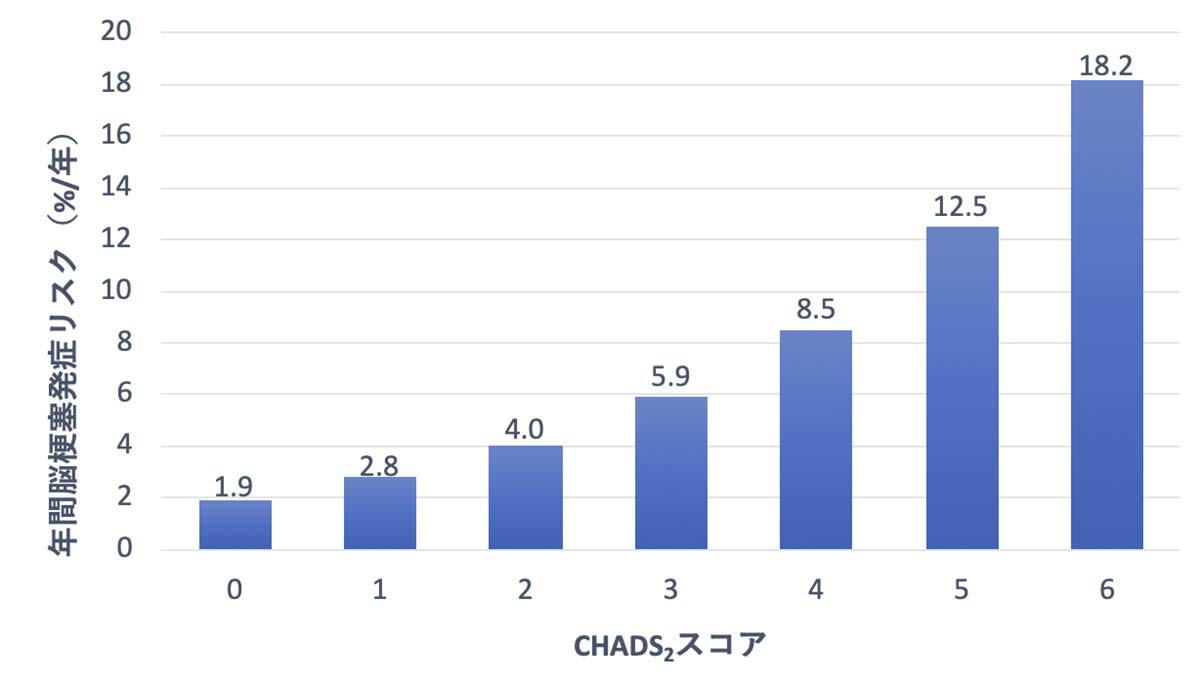
CHADS2スコアが1点でもあれば、抗凝固療法による脳梗塞予防が推奨されています。心房細動は、動悸などの自覚症状を伴わないこともありますので、時々脈のセルフチェックで乱れがないか確認したり、自宅で血圧測定を行った際に普段との心拍数の相違があった場合などは心電図による確認をお勧めします。
[検査]心電図、ホルター心電図、心臓超音波検査、血液検査(甲状腺、心不全マーカー)
●不整脈・Apple Watch外来

当院では、Apple Watchや携帯型心電図を活用した「動悸・不整脈チェック外来」を行っています。
発作性不整脈は、診察時に症状が出ていないことも多く、診断が難しい場合があります。
ウェアラブル心電図を診療に活用することで、症状出現時の心電図評価が可能となります。
循環器専門医が医学的観点からデータを評価し、必要に応じて標準的検査・治療をご提案します。
動悸や不整脈が気になる方はご相談ください。
対応デバイス例:Apple Watch / オムロン(心電計) / チェックミー / fitbit / ガーミン / HUAWEI WATCH / 各種携帯型心電計
- 動悸や脈の乱れを感じるが、受診時には症状が出ない
- Apple Watchで「心房細動の可能性」と表示された
- Apple Watch、家庭用心電図で「不整脈の疑い」と表示された
- 動悸がした時にスマートウォッチで心電図を記録したが、どう判断すればいいかわからない
- 健康診断で不整脈を指摘された
- 発作性心房細動の経過を確認したい
- 治療効果を確認したい
- 循環器専門医が心電図データを医学的に評価します
- Apple Watch、携帯型心電図などのデータ確認に対応
- 必要に応じてホルター心電図・心エコー等を実施
- 抗凝固療法など標準的治療の適応を判断
※ウェアラブル機器の判定結果のみで診断を確定するものではありません。
診療の流れ
※当院の受診歴がない方は心電図送信されても対応できません。必ず事前に診察予約を行って下さい。
徐脈性不整脈・ペースメーカー外来
一般成人では通常1分間に50回以上の心拍数を保っていますが、1分間の心拍数が50回以下になったり、脈の間隔が2秒以上延びて途切れたような状態になるような不整脈を徐脈性不整脈と言います。心臓は、洞結節から出る電気刺激で動いていますが、これが機能低下(洞機能不全症候群)を起こしたり、心臓内を伝わる刺激が途絶える(房室ブロック)ことなどが原因で徐脈性不整脈となります。心拍数の減少により心臓から送り出される血液量も減るため、めまいや息切れ、さらにひどくなると失神などを起こします。徐脈性不整脈を疑う症状がある場合は、心電図、ホルター心電図などの検査により診断を行い、適応がある場合はペースメーカー治療が必要となります。最近ではスマートウォッチなどのようなウェアラブルデバイスや、携行型心電図なども使用できるようになってきており、徐脈性不整脈の早期発見ができるようになってきています。
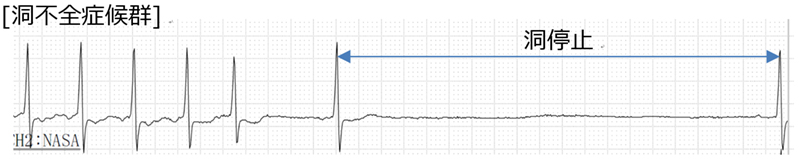
※2026/01現在、ペースメーカー外来は一時停止しています。
●ペースメーカー外来

不整脈などの治療でペースメーカー手術を受けられた後のペースメーカーのチェックを行います。ペースメーカー外来では次のような検査で、各項目のチェックを行います。
- プログラマ :
ペースメーカーの過去の作動状態や、電池残量の測定 - 胸部レントゲン :
リード(線)の状態、心臓の大きさなど - 心電図 :
新たな不整脈の有無、今の脈の状態にあっているかどうか
刺激の強さや感度、最低心拍数の設定変更にも対応しておりますが、ペースメーカー外来以外でも対応できますので、不都合な点や気になる症状がありましたら、すぐにご連絡ください。
新たなペースメーカーの植えこみ時期が近くなりましたら、前回手術を行った施設か、当院の連携病院にご紹介いたします。
ペースメーカー手術を勧められているものの、悩まれている方のご相談にも応じます。
※注意
- ペースメーカーのメーカー確認が必要になりますので、必ず事前にご予約ください。
- ペースメーカー手帳には、詳細なペースメーカーの設定などが記録されていますので、チェックの際には必ずペースメーカー手帳をご持参下さい。
大動脈解離
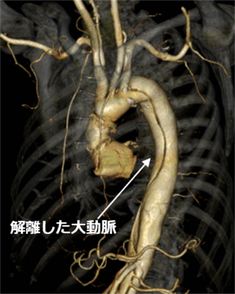
突然の胸痛、腹痛、背部痛などの症状があるときに疑う疾患です。大動脈は、外膜、中膜、内膜の3層構造となっており、十分な強さと弾力を持っていますが、なんらかの原因で内側にある内膜に裂け目ができ、その外側の中膜の中に血液が入り込んで長軸方向に大動脈が裂けることを大動脈解離といいます。動脈硬化や高血圧の関与が大きいと考えられていますが、マルファン症候群などの大動脈の中膜が弱い先天性の疾患が関与していることもあります。中膜に流れ込んだ血液は、新たな血液の流れ道(解離腔または偽腔)をつくり、それによって血管が膨らんだ状態を解離性大動脈瘤といいます。外側には外膜一枚しかないため破裂の危険性を伴いますので、早期診断と治療が必要となります。
閉塞性動脈硬化症
歩行時に足のしびれ、痛みや冷えを自覚する場合閉塞性動脈硬化症を疑います。進行すると安静時にも同様の症状を自覚するようになります。足の血管の動脈硬化が進行し、血管内腔が狭くなったり閉塞することにより血流障害が起こることが原因です。高血圧、脂質異常症、糖尿病などの生活習慣病が原因で発症しますが、喫煙が最大のリスク因子となります。閉塞性動脈硬化症が疑われるときは、ABI(足関節上腕血圧比)検査により簡易的に評価を行い、ABIが0.9以下の場合は下肢の血流異常が疑われますので、超音波検査、MRI、血管造影などの検査を行い診断します。
[検査]足関節上腕血圧比(ABI)、超音波検査
深部静脈血栓症
何らかの原因で血液が凝固し、下肢の静脈に血栓が生じる疾患です。長時間移動、長時間のデスクワーク、長時間の安静臥床、ギブス固定、悪性腫瘍、妊娠、先天性の凝固異常などの疾患が要因となります。深部静脈血栓症を生じると、血液の流れが滞るため下肢のむくみ、痛み、発赤などの症状が生じます。静脈に形成された血栓が剥がれると、血流に流され心臓を経由して肺動脈に詰まる肺塞栓症を発症してしまい、呼吸困難や胸痛などの症状を生じます。肺塞栓症は生命の危険性を伴う重篤な疾患ですので、深部静脈血栓を早期に診断し治療を行うことが大切です。深部静脈血栓症が疑われた場合は、血液検査、下肢の静脈超音波検査を行い、血栓の有無を評価します。
[検査]血液検査(D-ダイマーなど)、下肢静脈超音波検査、造影CT
肺塞栓症
心臓から肺に血液を送る肺動脈に血液の塊(血栓)が詰まる病気です。血栓は主に下肢などの静脈内で血液が凝固して生じ(この血栓を「深部静脈血栓症」といいます)、血液の流れに乗って右心房、右心室を経由して肺動脈まで運ばれてきて、肺塞栓症の原因となります。大きな血栓が肺動脈を塞ぐと、肺から酸素を取り込めなくなったり、心臓から血液を押し出せなくなり、突然死の原因になることもあります。症状は、突然はじまる息切れ、胸の痛み、せきなどがよく見られます。下肢のむくみや痛みが先行することもあります。突然の意識障害や心停止が最初に起こる場合もあります。
[検査]血液検査(D-ダイマーなど)、心エコー、造影CT
起立性低血圧・神経調節性失神
脳全体の一過性低灌流が原因でめまいや失神が起こります。脳循環が6?8秒中断されれば完全な意識消失に至り、収縮期血圧が60mmHgまで低下すると失神に至ります。脳の血流低下の原因として起立性低血圧や神経調節性失神などの病態の可能性がありますが、他にも狭心症や心筋梗塞などの心疾患や、神経系疾患でも起こります。めまいはこれらの脳循環低下による失神の前兆によるか、耳鼻科的な疾患や精神的なものによるかなどの鑑別を行う必要があるため、先ずは病歴、身体所見などから判断が必要です。初期評価にてリスクの評価を行い、検査治療の判断を行っていきます。
[検査]心電図、心エコー、ホルター心電図、頭部MRIなど
心膜炎・心タンポナーデ
心臓は、厚さ3mm以下の心膜という組織に包まれています。急性心膜炎はこの心膜に急性の炎症が発症した疾患です。自覚症状として胸痛が生じ、深呼吸や咳などで症状が強くなります。原因のほとんどはウイルス感染症と考えられています。すべてのウイルス感染症が急性心膜炎を発症する可能性がありますが、急性心膜炎患者でウイルス感染を証明することは困難であり、ほとんどが「特発性」(すなわち、原因を特定できない)急性心膜炎という診断になります。原因を特定できる急性心膜炎の病因としては、急性心筋梗塞後、腎不全による尿毒症、癌性、自己免疫性などが挙げられます。
診断には心電図が有用で、約90%の症例に心電図異常が認められます。心電図異常を認める疾患としては、急性心筋梗塞が特に知られていますが、心電図の特徴、胸痛の性状などにより、急性心膜炎との区別は可能です。また、心膜炎の際、心膜と心臓の間に液体(心嚢液)が貯留することがあるため、心臓超音波検査で確認します。
急性心膜炎の治療法としてウイルス性感染によるものであれば特別な治療法はなく、消炎剤の内服により、痛み、あるいは炎症のコントロールを行います。ウイルス感染ではなく原疾患がある場合は、その治療が行われます。
炎症により心嚢液が貯留して心臓を圧迫することにより心機能を障害する病態が心タンポナーデです。血圧が低下し、循環不全に陥るため入院治療が必要になります。特発性急性心膜炎で多量の心嚢液が貯留することはまれです。しかし、特に癌性心膜炎では、心嚢液貯留により心タンポナーデを合併することがあり、その際には、心臓と心膜の間にチューブを挿入し、心嚢液を体外へ排出させる(心嚢ドレナージ)ことがあります。
[検査]心電図、心エコー、胸部レントゲン
胸膜炎
肺の表面をおおう胸膜に炎症が生じると、浸出液が肺内から胸膜を通り抜けて胸腔内へ移動し、胸水が生じます。このために胸痛や呼吸困難などの症状が現れる疾患を胸膜炎といいます。深呼吸や咳で症状が強くなるのが特徴です。原因としては感染症(細菌性胸膜炎や結核性胸膜炎)や悪性腫瘍(癌性胸膜炎)が多く、全体の60?70%を占めます。
[検査]胸部レントゲン、超音波検査(胸水)
気胸
発熱のない突然の胸痛が特徴です。息切れや背中の痛みを伴うこともあります。
気胸とはなんらかの原因で肺に穴が開いてしまい、そこから肺の外側の胸腔(きょうくう)内に空気が漏れ、肺がしぼんだ状態をいいます。発症の原因により、外傷性気胸と自然気胸の2つに大きく分けられます。転倒や事故などにより、折れた肋骨が肺に刺さることが原因となるのが外傷性気胸です。これとは反対に、外的な原因がないものを自然気胸といいます。
自然気胸には慢性呼吸器疾患を患っている人が発症する続発性自然気胸と、肺の疾患を患っておらず、肺の表面にできた嚢胞(のうほう)=ブラ・ブレブが破裂するために起こる原発性自然気胸があります。嚢胞(ブラ・ブレブ)とは、肺表面の一部が泡や風船のように膨れる症状で、肺尖部(円錐状になっている肺の頂部)によくできます。これは15?25歳くらいの長身で痩せた男性にできやすいといわれています。また女性の場合、生理の際に発症する月経随伴性気胸といった特殊な気胸もあります。
気胸が疑われる場合は胸部レントゲン検査にて診断を行います。肺のしぼみ具合により軽度、中等度、高度と分類されますが、軽度では安静による保存療法、中等度以上では入院の上ドレーンチューブ挿入による持続脱気療法がおこなわれます。
飛行機やスキューバダイビングなどによる急激な気圧低下により、ブラ・ブレブが破裂し気胸を発症することがありますので注意が必要です。
[検査]胸部レントゲン
帯状疱疹
帯状疱疹とは、水痘・帯状疱疹ウイルスによって引き起こされる感染症です。初めて水痘・帯状疱疹ウイルスに感染したときは、水痘(水ぼうそう)として発症します。多くの場合、水痘は子どもの頃に発症し1週間程度で治りますが、治癒後もウイルスは体内の神経節に潜伏しています。その後、加齢やストレス、過労などが原因となってウイルスに対する免疫力が低下すると、神経節に潜伏していたウイルスが再活性化し、神経を伝わり皮膚に到達して、痛みを伴う赤い発疹を生じます。これが帯状疱疹です。通常は生涯に一度しか発症しませんが、免疫が低下している場合には再発することもあります。
痛みは片側性に生じ、初期には発疹も出現していないため左胸部に痛みがある時は心臓疾患が心配になる場合があります。しかし体表面に近い場所の神経の痛みのため早期から鑑別は可能です。帯状疱疹は治療が遅れると帯状疱疹後神経痛による痛みが長期にわたり残る場合があります。早期の診断と抗ウイルス薬による治療開始が重要な疾患です。
●帯状疱疹と脳卒中
帯状疱疹後に脳卒中(脳梗塞、脳出血など)の発症リスクが高いことが報告されています。特に三叉神経などの目に近い場所の帯状疱疹の時は、3カ月以内に3倍程度の脳卒中発症リスクがあると言われています。一方で抗ウイルス薬で治療した場合は脳卒中リスクが約半分程度に低下することも分かっているため、早期治療の有効性も報告されています。
●帯状疱疹の予防について
2016年3月より、乾燥弱毒生水痘ワクチンの効能が、50歳以上の方に対する帯状疱疹の予防で追加承認され、帯状疱疹の予防の目的で接種することが可能になりました。水ぼうそうにかかったことがある方は、将来帯状疱疹にかかる可能性があります。水痘ワクチン接種により、帯状疱疹の発症率や帯状疱疹後神経痛の発症率や重症化を抑制できるため、水ぼうそうにかかったことのある50歳以上の方は、ワクチンの接種をお勧めします。
レストレスレッグス症候群(Restless Legs Syndrome)
横になっているときや座っているときに、脚を動かしたくて我慢できなくなる病気で、「むずむず脚症候群」とも言われています。症状が進行すると「針で刺されたような痛み」「虫がはうような痛み」「ほてるような痛み」のような激しい痛みをともないます。カフェインやアルコール、喫煙で悪化する場合もあります。
貧血
赤血球やヘモグロビン濃度が基準値より低下している状態のことを貧血とよびます。ヘモグロビンとは、赤血球に含まれる酸素を体のさまざまな組織に運搬するはたらきのあるタンパク質のことです。何らかの病気により急速に貧血が進行する時はめまいやふらつきが生じますが、慢性的に貧血が進行する場合は、息切れや動悸、倦怠感などの症状が出現します。貧血が少しずつ進行している場合は、貧血の状態に慣れてしまい気づかない場合もありますので、定期的な健診等でのチェックが必要です。
●貧血の主な原因
鉄欠乏症貧血
鉄分の摂取不足や、消化性潰瘍や胃がんや大腸がんなどの消化管出血が主な原因です。内視鏡検査などで出血源で精査が必要です。
慢性炎症による貧血
悪性腫瘍、感染症、膠原病などの慢性炎症により鉄が不足していない状態でも貧血が進行します。
骨髄性疾患による貧血
血液の細胞を作る骨髄機能が低下することにより貧血が進行します。骨髄穿刺による診断が必要です。
腎性貧血
腎臓から分泌される造血ホルモンであるエリスロポエチンが低下するために貧血が進行します。
良性発作性頭位変換めまい症
良性発作性頭位めまい症とは、頭を動かしたときや一定の頭位をとったときに、視界が回る、もしくは揺れるといった強いめまいが生じ、それに伴う吐き気・嘔吐が特徴の耳の病気です。耳鳴りや難聴などはともないません。三半規管とつながっている前庭には、炭酸カルシウムからなる結晶状の耳石(じせき)が付着していますが、これが脱落し半規管内へ迷入することで良性発作性頭位めまい症が起こると考えられています。
心臓神経症
心臓神経症とは、胸の痛みや呼吸苦、動悸など心臓に関わる症状があるにもかかわらず、検査などでは異常が認められず特定の身体疾患と診断できないものを指します。不安やストレス、抑うつ状態と関連していることが多いと考えられています。
原因となるのは、心臓や肺などの臓器ではなく、家庭や職場でのストレス、環境の変化などにより不安や緊張が高まっていたり、抑うつ状態であったりすることなどが発症の原因であるといわれています。
胸の痛み、動悸、呼吸苦、めまいなど、狭心症や不整脈などの循環器疾患と同様の症状を自覚します。狭心症の症状は、運動時など体を動かしているときに起こることが多いですが、心臓神経症では安静にしているときに症状が起こることが多く、何かに集中している際には症状が感じられないことがあります。不安やストレスが強くなることに伴って症状が現れることもあります。
心臓神経症は前述のごとく身体的疾患が否定されて診断されますので、心臓神経症の診断に特別な検査はありません。循環器疾患や呼吸器疾患、消化器疾患を診断するための検査を行います。